آسیبهای شبکه بازویی و روشهای درمان آن
آسیبهای شبکه بازویی (BPI):
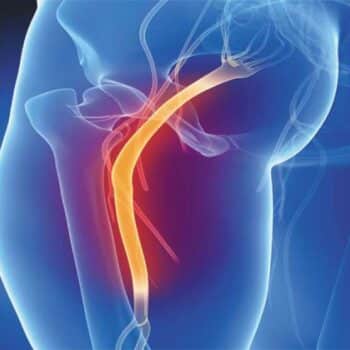
یکی از مخربترین آسیبها از دیدگاه بیمار است. شبکه بازویی، شبکهای از اعصاب است که سیگنالهایی را از نخاع به شانه، بازو و دست، ارسال میکند. آسیب شبکه بازویی، زمانی اتفاق میافتد که این اعصاب، کشیده شده و فشرده میشوند و یا در جدیترین موارد، پاره میشوند یا از نخاع جدا میشوند. این به طور مؤثر، عملکرد یک و یا به ندرت، دو اندام فوقانی را فلج میکند و باعث از دست دادن قابلتوجه عملکرد و توانایی انجام وظایف روزمره زندگی میشود، در نتیجه این میتواند منجر به بیکاری، مشکلات اقتصادی، افسردگی و در موارد نادر حتی تمایل به خودکشی شود؛ بنابراین حیاتی است که مبتلایان در اسرع وقت و به بهترین شکل ممکن از لحاظ عملکردی، درمان شود. با استفاده از تکنیکهای مدرن در دست و میکروسرجریMicrosurgery))، این امر بسیار امکانپذیر است، به شرط اینکه بیمار به موقع درمان شود.
تکنیکهایی برای ارجاع دیرهنگام نیز وجود دارد، اما شروع زودهنگام درمان، تفاوت زیادی در نتیجه نهایی و روند درمان ایجاد میکند. آسیبهای شبکه بازویی اغلب در ورزشهای تماسی مانند فوتبال رایج هستند. نوزادان نیز گاهی اوقات در هنگام تولد، دچار آسیبهای شبکه بازویی میشوند. سایر شرایط، مانند التهاب یا تومور، ممکن است بر شبکه بازویی تأثیر بگذارد. شدیدترین آسیبهای شبکه بازویی معمولاً در اثر تصادفات اتومبیل یا موتورسیکلت، ایجاد میشود. آسیبهای شدید شبکه بازویی، میتواند بازوی بیمار را فلج کند، اما جراحی ممکن است به بازیابی عملکرد کمک کند. این مقاله به بررسی مسائل مختلف در تشخیص و مدیریت آسیبهای شبکه بازویی میپردازد.
انواع آسیبهای شبکه بازویی
آسیب های شبکه بازویی میتواند به طرق مختلف از جمله وارد شدن فشار بیش از حد، تنش و یا کشیده شدن آسیب ببیند. اعصاب شبکه بازویی همچنین ممکن است در اثر سرطان یا پرتودرمانی بریده یا آسیب ببینند. آسیبهای شبکه بازویی، تمام یا قسمتهایی از ارتباط بین نخاع و بازو، مچ و دست را قطع میکند. این ممکن است به این معنی باشد که شما نمیتوانید از بازو یا دست خود استفاده کنید. اغلب، آسیبهای شبکه بازویی، منجر به از دست دادن کامل حس در ناحیه موردنظر میشود.
شدت آسیب شبکه بازویی بسته به بخشی از عصب آسیبدیده و میزان آسیب، متفاوت است. در برخی افراد، عملکرد و احساس به حالت عادی بر میگردد، در حالی که برخی دیگر ممکن است ناتوانیهای مادامالعمر داشته باشند، زیرا نمیتوانند بخشی از بازوی خود را استفاده کنند یا حتی احساس کنند؛ بنابراین، آسیبهای شبکه بازویی بر اساس نحوه آسیب اعصاب و شدت آسیب، طبقهبندی میشوند، انواع آسیبهای شبکه بازویی عبارت است از:
نوروپراکسی شبکه بازویی (Brachial Plexus Neuropraxia)
هنگامی که اعصاب تا حد آسیب، کشیده میشوند، به آن نوروپراکسی میگویند. دو راه اصلی برای این ابتلا به این آسیب وجود دارد: فشردهسازی و کشش. در آسیب فشاری، ریشه عصب شبکه بازویی معمولاً با چرخش سر، فشرده میشود. نوروپراکسی فشاری، شایعترین نوع آسیبهای شبکه بازویی است و عموماً در افراد مسن رخ میدهد؛ اما نوروپراکسی کششی، زمانی رخ میدهد که عصب معمولاً به سمت پایین کشیده میشود. این آسیب، کمتر از نوروپراکسی فشاری است، اما در بین نوجوانان و بزرگسالان جوان، شایعتر است.
پارگی شبکه بازویی (Brachial Plexus Rupture)
در پارگی شبکه بازویی، کشش شدید، باعث پارگی عصب به طور جزئی یا کامل در آن ناحیه میشود. این نوع آسیب، جدیتر از نوروپراکسی است. پارگی شبکه بازویی، میتواند باعث ضعف در شانه، بازو یا دست شود و حتی میتواند برخی عضلات را غیرقابل استفاده کند. این آسیبها میتواند با درد شدید نیز همراه باشد.
نوروما شبکه بازویی (Brachial Plexus Neuroma)
گاهی اوقات، هنگامی که بافت عصبی آسیب میبیند، مانند بریدگی در حین جراحی، بافت اسکار ایجاد میشود که عصب تلاش میکند خود را ترمیم کند. این بافت اسکار، نوروم نامیده میشود و ممکن است منجر به گره دردناکی در یکی از اعصاب شبکه بازویی شود. درمان نوروم شبکه بازویی، شامل برداشتن بافت عصبی اسکار با جراحی است. سپس جراح، عصب را میبندد یا آن را به عصب دیگری متصل میکند تا از ایجاد نورومای دیگر جلوگیری کند.
نوریت بازویی (Brachial Neuritis)
نوریت بازویی که به آن سندرم پارسوناژ ترنر (Parsonage Turner syndrome) نیز میگویند، یک اختلال نادر و پیشرونده در اعصاب شبکه بازویی است. این سندرم، باعث درد ناگهانی و شدید در شانه و بازو میشود و از درد به ضعف، از دست دادن قدرت عضلانی و حتی از دست دادن حس، تبدیل میشود. این سندرم معمولاً شانه و بازو را درگیر میکند، اما میتواند پاها و دیافراگم را نیز درگیر کند. علت نوریت بازویی ناشناخته است، اما میتواند به یک پاسخ خود ایمنی ناشی از عفونت، آسیب، زایمان یا عوامل دیگر مربوط باشد.
برداشتن شبکه بازویی (Brachial Plexus Avulsion)
بریده شدن شبکه بازویی، زمانی اتفاق میافتد که ریشه عصب به طور کامل از نخاع جدا شود. این آسیب معمولاً در اثر تروما، مانند تصادف اتومبیل یا موتورسیکلت ایجاد میشود. شدیدتر از پارگی، بیرونزدگی اغلب باعث درد شدید میشود. از آنجایی که اتصال مجدد ریشه به نخاع دشوار و معمولاً غیرممکن است، بریدگی میتواند منجر به ضعف دائمی، فلج و از دست دادن احساس شود.
علل ابتلا به آسیبهای شبکه بازویی
آسیب به اعصاب بالایی که شبکه بازویی را تشکیل میدهند، زمانی رخ میدهد که شانه به زور به سمت پایین کشیده شود در حالی که گردن به سمت بالا کشیده میشود و از شانه آسیبدیده، دور میشود. وقتی بازوی به زور بالای سر قرار میگیرد، اعصاب پایینی بیشتر آسیب میبینند. این آسیبها، میتوانند به دلایل مختلفی رخ دهند، از جمله:
آسیب شبکه بازویی هنگام تولد
در نوزادان، اعصاب شبکه بازویی در شانه در هنگام تولد، آسیبپذیر هستند. آسیب شبکه بازویی در حین تولد، نسبتاً شایع است که در هر ۱۰۰۰ تولد، یک یا دو نوزاد به آن مبتلا هستند. نوزادان بزرگتر در زایمانهای سخت واژینال، به ویژه نوزادان مادرانی که دیابت دارند، مستعد ابتلا به این آسیب هستند. در طول زایمان، نوزادان بزرگ ممکن است در معرض خطر آسیبهای شبکه بازویی باشند. هنگامی که سر کودک از شانه دور شود، اعصاب شبکه بازویی زیرین ممکن است آسیب ببینند.
نوزادان:
که در وضعیت بریچ قرار دارند (پایین بدن آنها، اول بیرون میآید) و آنهایی که زایمان آنها به طور غیرعادی، طی زمان طولانی طول میکشد نیز، ممکن است دچار آسیب شبکه بازویی شوند. دیستوشی شانه (Shoulder dystocia)زمانی اتفاق میافتد که شانه در حین زایمان به طور موقت زیر ناحیه واژینال گیر کرده و میتواند منجر به آسیب شبکه بازویی شود. آسیب شبکه بازویی در بدو تولد معمولاً به یکی از دو شکل زیر ظاهر میشود:
- فلج ارب (Erb’s palsy)آسیب شایع اعصاب شبکه بازویی فوقانی است که باعث بیحسی و از دست دادن حرکت در اطراف شانه و ناتوانی در خم کردن آرنج، بلند کردن بازو یا آوردن اشیا به دهان میشود.
- فلج کلامپکه (Klumpke’s palsy)آسیب کمتر شایعی است که شبکه بازویی تحتانی را تحت تأثیر قرار میدهد و منجر به از دست دادن حرکت و یا حس در مچ دست و دست میشود، مانند ناتوانی در حرکت دادن انگشتان.
شدت این آسیبها میتواند بسیار متفاوت باشد. برخی از کودکان مبتلا به آسیبهای ناشی از تولد شبکه بازویی، خود به خود بهبود مییابند و اکثر کودکان، تمام یا بیشتر عملکرد طبیعی خود را از طریق فیزیوتراپی و کاردرمانی به دست میآورند و تنها تعداد کمی از آنها برای دستیابی به عملکرد خوب، به درمان جراحی نیاز دارند. تشخیص زودهنگام و درمان، میتواند نتایج طولانیمدت را بهبود بخشد.
علل آسیب شبکه بازویی در بزرگسالان
در بزرگسالان، آسیب شبکه بازویی دلایل مختلفی دارد، از جمله:
- ترومای بلانت (Blunt trauma) مانند سقوط یا تصادفات وسایل نقلیه موتوری.
- آسیبهای ورزشی بهویژه از ورزشهای تماسی مانند فوتبال.
- جراحات گلوله که اعصاب را میزند یا به آن نزدیک میشود.
- ترومای پزشکی که عصب در طی یک عمل جراحی بریده میشود یا در اثر تزریق یا قرار گرفتن بدن در حین جراحی، آسیب میبیند.
- سرطان: تومور به شبکه بازویی حمله میکند.
- پرتودرمانی در ناحیه موردنظر به اعصاب آن آسیب میرساند.
علائم ناشی از آسیب شبکه بازویی
علائم آسیب شبکه بازویی، بستگی به این دارد که آسیبها در کجا در طول شبکه بازویی رخ میدهد و چقدر شدید هستند. آسیب به اعصابی که ریشه در نخاع، در گردن دارند، شانه را تحت تأثیر قرار میدهند. اگر اعصابی که از شبکه بازویی پایینتر منشأ میگیرند، آسیب ببینند، بازو، مچ دست و دست تحت تأثیر قرار میگیرند. علائم شایع آسیب شبکه بازویی، عبارتاند از:
- بیحسی یا از دست دادن احساس در دست یا بازو.
- ناتوانی در کنترل یا حرکت دادن شانه، بازو، مچ دست یا دست.
- بازویی که آویزان است.
- سوزش یا درد شدید و ناگهانی در شانه یا بازو.
آسیب، میتواند خفیف تا شدید و موقت تا مزمن باشد.
تشخیص آسیبهای شبکه بازویی چگونه انجام میشود؟
بیماران مبتلا به آسیب شبکه بازویی باید در یک بازه زمانی مناسب، معمولاً طی ۶ تا ۷ ماه پس از آسیب، ارزیابی و درمان شوند. هر چه عضله بدون ورودی عصبی، طولانیتر باشد، احتمال اینکه عضله در آینده به طور طبیعی عمل کند، کمتر خواهد بود، حتی اگر عضله در نهایت، سیگنالهای عصبی خود را بازیابی کند. بازه زمانی دقیق برای جستجوی درمان به نوع آسیب و محل آن بستگی دارد.
معاینه جسمی
در طول معاینه فیزیکی، پزشک بازو و شانه بیمار را از نظر ثبات و دامنه حرکتی ارزیابی میکند. اگر پزشک مشکوک به آسیب شبکه بازویی باشد، یک معاینه جامع برای تشخیص آسیب و تعیین اینکه آیا آسیب مرتبط وجود دارد یا خیر، انجام میدهد. او تمام گروههای عصبی را که توسط شبکه بازویی کنترل میشود، بررسی میکند تا محل خاص آسیب عصبی و شدت آن را شناسایی کند. الگویی که توسط آن اعصاب شبکه بازویی، عضلات مختلف بازو و دست را کنترل میکنند، به پزشک در شناسایی مکانهای احتمالی آسیب عصبی کمک میکند. علاوه بر این، برخی از بیماران علائم خاصی را نشان میدهند که به تعیین محل آسیب عصبی کمک میکند، علائمی همچون:
- باریک شدن مردمک چشم، افتادگی پلک و عدم توانایی صورت برای تعریق (سندرم هورنر) که نشانه نزدیک بودن آسیب به نخاع است.
- زمانی که پزشک روی اعصاب آسیبدیده ضربه میزند (علامت تینل)، بیمار درد تیزی را احساس میکند که این نشاندهنده آسیب دورتر از نخاع است. با گذشت زمان، اگر محل علامت تینل به سمت پایین بازو و به سمت دست حرکت کند، نشانه آن است که آسیب به خودی خود ترمیم میشود.
تستهای تصویربرداری
- اشعه ایکس: این تست تصویربرداری، تصاویر واضحی از ساختارهای متراکم مانند استخوان ایجاد میکند. عکسبرداری با اشعه ایکس از گردن، قفسه سینه، شانه و بازو برای رد شکستگیهای مرتبط، انجام میشود. اشعه ایکس قفسه سینه برای بررسی شکستگی دنده یا آسیب ریه، گرفته میشود. اگر بیمار قادر به کشیدن نفس عمیق در طول عکسبرداری با اشعه ایکس نباشد، ممکن است پزشک، آزمایش عملکرد ریه را با کمک یک متخصص ریه در نظر بگیرد تا آسیب به اعصابی که تنفس عمیق را کنترل میکنند را، رد کند.
- توموگرافی کامپیوتری (سیتیاسکن): این تست، مطمئنترین تست برای تشخیص آسیبهای ناشی از برداشتن عصب نخاعی در نظر گرفته میشود. رنگ کنتراست در اطراف نخاع در گردن تزریق میشود تا آسیب را به وضوح در تصویر CT نشان دهد. سی تی به طور معمول حداقل ۳ تا ۴ هفته پس از آسیب انجام میشود تا لختههای خونی احتمالی در ناحیه ریشه عصبی حل شود. برخی از مراکز همچنین ممکن است به جای یا علاوه بر سیتیاسکن، از MRI استفاده کنند.
- مطالعات الکترودیاگنوستیک: این تستها، هدایت عصبی و سیگنالهای عضلانی را اندازهگیری میکنند. آنها ابزارهای ارزیابی مهمی هستند، زیرا میتوانند تشخیص را تأیید کنند، آسیب عصبی را تعیین کنند، شدت آن را مشخص کنند و همچنین میزان بهبودی عصب را ارزیابی کنند. یک معاینه الکترودیاگنوستیک پایه ۳ تا ۴ هفته پس از آسیب انجام میشود. این اجازه میدهد تا هر دژنراسیون عصبی که ممکن است رخ دهد، قابلتشخیص باشد. مطالعات الکترودیاگنوستیک ۲ تا ۳ ماه پس از مطالعه اولیه، تکرار میشود و سپس به طور مکرر در طول زمان برای ارزیابی اینکه آیا اعصاب در حال بهبود هستند یا خیر، تکرار میشوند.
درمان غیر جراحی آسیبهای شبکه بازویی
بسیاری از آسیبهای شبکه بازویی به طور خود به خود و بدون جراحی، طی یک دوره چند هفته تا چند ماه، بهبود مییابند، به خصوص اگر خفیف باشند. آسیبهای عصبی که خود به خود بهبود مییابند، نتایج عملکردی بهتری دارند. اگر پزشک معتقد باشد که آسیب، پتانسیل خوبی برای بهبودی بدون جراحی دارد، ممکن است مراحل را به تأخیر بیندازد و به سادگی آسیب را تحت نظر داشته باشد. روند بهبودی عصب به خودی خود زمان میبرد و پزشک ممکن است فیزیوتراپی را برای جلوگیری از سفتی مفاصل و عضلات توصیه کند.
درمان جراحی آسیبهای شبکه بازویی
درمان جراحی معمولاً زمانی توصیه میشود که اعصاب به خودی خود بازیابی نمیشوند یا به اندازه کافی برای بازگرداندن عملکرد لازم به بازو و دست، با شکست مواجه میشوند. اگرچه جراحی شبکه بازویی، میتواند به بازیابی عملکرد در بسیاری از بیماران کمک کند، اما عواملی وجود دارد که از کاندید شدن بیمار برای جراحی جلوگیری میکند که مهمتر از همه، انتظارات غیرواقعی است.
سایر عوامل عبارتاند از: سفتی و انقباض مفاصل، سن بالا، صدمات اضافی یا شرایط پزشکی، آسیب مغزی تروماتیک و آسیب نخاعی. پزشک با بیمار در مورد اینکه آیا کاندید عمل جراحی هست یا خیر، صحبت خواهد کرد. این امکان وجود دارد که درمان جراحی، حرکت موردنظر را بازنگرداند یا زخم جراحی ممکن است عفونی شود. هر دوی این نتایج ممکن است نیاز به جراحی بیشتری داشته باشد. علاوه بر این، بیمارانی که مشکلات پزشکی از قبل دارند، خطرات بالقوه دیگری در رابطه با هر عمل جراحی بزرگ ترمیمی از جمله درد مزمن، لخته شدن خون، حمله قلبی، سکته مغزی و حتی مرگ دارند؛ بنابراین مشورت با پزشک برای انتخاب روش درمان جراحی موردنظر به شدت توصیه میّشود.
انواع روشهای جراحی برای درمان آسیبهای شبکه بازویی
در اکثر روشها، برشی در نزدیکی گردن بالای استخوان ترقوه ایجاد میشود.
برای ترمیم یا اتصال مجدد اعصاب، جراحان اغلب از میکروسکوپهای پرقدرت و ابزارهای کوچک و تخصصی استفاده میکنند.
انواع روشهای جراحی برای کمک به بهبود مبتلایان به آسیبهای شبکه بازویی شامل:
- ترمیم اعصاب: ترمیم عصب معمولاً برای پارگیهای اعصاب، مانند زخم چاقو، بلافاصله توسط جراح انجام میشود.
- پیوند عصبی: در این روش یک عصب سالم که از قسمت دیگری از بدن گرفته شده است، بین انتهای عصب پاره شده، دوخته میشود. عصب پیوند شده به عنوان داربست عمل میکند تا انتهای ناحیه آسیبدیده را بازسازی کند. هدف این است که عصب پیوند شده، رشد مجدد عصب آسیب دیده را هدایت کند و سیگنالهای عصبی را برای تقویت عضلات فلج شده، بازگرداند.
- انتقال اعصاب: روش انتقال عصب، زمانی استفاده میشود که هیچ عصب فعالی در گردن وجود نداشته باشد که بتوان پیوندهای عصبی را به آن متصل کرد.در بسیاری از موارد، عصب سالم نزدیکتر به عضله آسیبدیده متصل میشود. در موارد دیگر، عصب سالم به عصب آسیبدیده در شبکه بازویی متصل میشود.
- انتقال تاندون و عضله: بیمارانی که اولین مراجعه به پزشک را بیش از ۱۲ ماه پس از آسیب به تعویق میاندازند، با جراحی برای بازسازی اعصاب، نتایج ضعیفی خواهند داشت. این بیماران با جراحی که بر بازسازی تاندون (انتقال تاندون) یا عضله (انتقال عضله با عملکرد آزاد) متمرکز است، بهتر مدیریت میشوند.
ریکاوری و توانبخشی بعد از گذراندن مراحل درمان آسیبهای شبکه بازویی
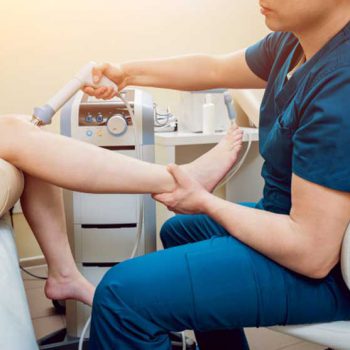
از آنجایی که بازسازی عصب به آرامی و با سرعت تقریباً ۱ میلیمتر در روز اتفاق میافتد، بهبودی پس از آسیب شبکه بازویی، زمان میبرد و بیماران ممکن است چندین ماه نتیجه دلخواه خود را تجربه نکنند. ذهنیت مثبت و حمایت خانواده، دوستان و متخصصان مراقبتهای بهداشتی برای بهبودی و توانبخشی مهم است.فیزیوتراپی شانه، آرنج، مچ دست و انگشتان شامل تمرینات خاصی برای جلوگیری از سفتی، انقباض یا آتروفی عضلانی است. یک فیزیوتراپ همچنین میتواند وسایل کمکی مانند آتل یا بریس حمایتی را برای کمک به حمایت از بازو و مفاصل توصیه کند. ممکن است از دستکشها و آستینهای فشاری برای جلوگیری از تورم در بازوی آسیبدیده استفاده شود که میتواند منجر به درد و انقباض مفصل شود. درد را میتوان با داروها، درمان و وسایل کمکی نیز کنترل کرد.
هدف فیزیوتراپی ایرانیان کاهش درد و کمک به عملکرد، حرکت و زندگی بهتر است.
کلینیک فوق تخصصی سلامتی، درمانی و فیزیوتراپی ایرانیان ، بهترین فیزیوتراپی در اصفهان
به طور کلی، مجموعه سلامت ایرانیان شامل کلینیکها و بخش های درمانی :
کلینیک فیزیوتراپی ایرانیان باشگاه بدنسازی ایرانیان کلینیک لاغری و زیبایی ایرانیان استخر آب درمانی ایرانیان فروشگاه اینترنتی محصولات طبی و پزشکی
فیزیوتراپی ایرانیان ، طی سال ها فعالیت همیشه در تلاش است تا خدمات زیر را ارائه نماید.
الکتروتراپی ، تکارتراپی ، مگنت تراپی ، فیزیوتراپی ورزشی ، لیزرتراپی ( لیزر پرتوان ) ، اولتراسوند US ، فیزیوتراپی کمر ، فیزیوتراپی زانو ، فیزیوتراپی دست ، فیزیوتراپی گردن ، فیزیوتراپی سکته مغزی ، فیزیوتراپی پارکینسون ، فیزیوتراپی پا ، فیزیوتراپی درد پاشنه پا ، فیزیوتراپی خارپاشنه ، فیزیوتراپی ACL ، فیزیوتراپی کف لگن ، فیزیوتراپی بارداری ، فیزیوتراپی کودکان ، ماساژ درمانی ، باشگاه ورزشی ، آب درمانی و …
شماره تماس فیزیوتراپی ایرانیان – بهترین فیزیوتراپی در اصفهان ۰۳۱۹۱۶۲۰۰۰۲